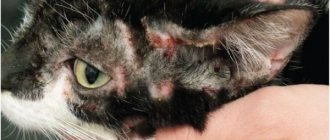
Пневмония – это воспалительный процесс в лёгких. Он вызывает затруднение дыхания и недостаток кислорода в крови. Это одно из наиболее часто встречающихся заболеваний среди кошек. Хотя все породы восприимчивы к этой болезни, кошки – брахицефалы (с короткими мордами) с большой вероятностью подвержены инфекциям верхних дыхательных путей, что может подвергнуть их риску респираторных осложнений. К этим породам относятся персы, рэгдоллы, экзоты, гималацы.
Воспаление лёгких редко встречается у взрослых здоровых кошек. Молодые, старые, больные животные подвергаются повышенному риску, поскольку у них менее развита иммунная система для борьбы с вирусом.
Причины заболевания
Факторы возникновения пневмонии у кошек схожи с бронхитом. В ряде случаев заболевание наступает вследствие осложнений после острого бронхита. К причинам бронхопневмонии относят:
• переохлаждение питомца; • сквозняки; • промокание под дождем или мокрым снегом; • сон на подоконнике; • наличие инфекционных и инвазионных болезней; • воздействие вредных газов, пыли, дыма и паров; • попадание лекарств с развитием аспирационной бронхопневмонии; • скармливание мороженых продуктов.
Симптомы пневмонии у кошек
При возникновении пневмонии у кошек проявляются следующие симптомы заболевания:
• полный или частичный отказ от пищи; • повышение температуры тела; • снижение мышечного тонуса; • временами появляется жажда; • одышка; • цианоз слизистых оболочек; • угнетенное состояние кошки; • отеки лап и подгрудки; • глухой, короткий, болезненный кашель; • гнойный выделения из носа со слизью; • незначительное увеличение границы легкого; • влажные хрипы.
При наличии одного или нескольких симптомов, необходимо немедленно обратиться к ветеринарному врачу. Помните — болезнь проще предупредить, чем бороться с ее последствиями.
Микозы легких
Микозы легких относительно редки и возникают преимущественно у пациентов с резко сниженными защитными реакциями организма (СПИД, раковая кахексия, длительное лечение антибиотиками широкого спектра действия, глюкокортикоидами и иммуносупрессивной терапии). Возбудители микозов лёгких — микроскопические грибы (микромицеты). Проявления заболевания и характер его течения в значительной степени отличается от бактериальных и вирусных инфекций. Идентификация возбудителей грибковых пневмоний является основой успешного лечения.
Аспергиллёз
Инвазивный аспергиллёз (пневмония). Основными возбудителями инвазивного аспергиллёза являются: A. fumigatus (60-90%), A.flavus (10-30%) и A. niger (2-15%). Частота составляет 12-34 случая на 1 млн. населения в год. Инфицирование происходит в результате вдыхания конидий Aspergillus. От человека к человеку аспергиллёз не передаются. Наиболее часто развивается у больных острым лейкозом во время цитостатической терапии, у пациентов, длительно получающих глюкокортикоиды и иммуносупрессоры. Клинические проявления Продолжительность инкубационного периода не определена. Наиболее частыми признаками заболевания являются — неэффективность антибиотиков широкого спектра, повышение температуры тела более 38°С длительностью более 96 ч, непродуктивный кашель, боли в грудной клетке, кровохарканье и одышка. В 30% случаев повышения температуры может не отмечаться. Иногда клиника аспергиллеза напоминает признаки тромбоза ветвей лёгочной артерии: внезапно возникшие боли в груди и выраженная одышка. Нередко единственным проявлением заболевания служат изменения на рентгенограмме или КТ лёгких.
Диагностика
Основной метод выявления:
- очагов поражения — мультиспиральная компьютерная томография (МСКТ);
- микробиологического подтверждения диагноза — микроскопия и посев респираторных субстратов;
- серологической диагностики — определение антигена Aspergillus (галактоманнана) в сыворотке крови.
Методы диагностики:
- рентгенография лёгких и придаточных пазух носа;
- КТ грудной клетки (МСКТ);
- при наличии неврологической симптоматики — МСКТ или МРТ головного мозга;
- определение антигена Aspergillus в сыворотке крови;
- бронхоскопия, бронхоальвеолярный лаваж (БАЛ), биопсия очагов поражения;
- микроскопия и посев смывов БАЛа, мокроты, отделяемого из носа, биопсийного материала.
Лечение включает антифунгальную (антигрибковую) терапию, устранение факторов риска и хирургическое удаление поражённых тканей. Прогноз. Без лечения инвазивный аспергиллёз практически всегда заканчивается летальным исходом (в течение 1-4 нед.). При проведении лечения летальность составляет 30-50% и зависит от основного заболевания (острый лейкоз и др.), а также от распространённости аспергиллеза или локализации заболевания (диссеминация, поражение ЦНС)
Хронический некротизирующий аспергиллёз лёгких — относительно редкое заболевание, составляющее примерно 5% всех случаев аспергиллёза лёгких. Возбудитель — A. fumigatus, реже — A. flavus, A. terreus и др. Факторы риска — СПИД, сахарный диабет, алкоголизм, длительное лечение стероидами. Симптомы характерны, но не специфичны. Обычно развивается хронический продуктивный (с мокротой) кашель, нередко с умеренным кровохарканьем. Субфебрилитет. Общая слабость и снижение массы тела. Болезнь протекает «хронически» с периодическими обострениями и прогрессирующим нарушением функций лёгких вследствие развития фиброза. Осложнения: поражение плевры, рёбер, позвонков, лёгочное кровотечение, инвазивный аспергиллез лёгких (пневмония) с гематогенной диссеминацией, поражением головного мозга и внутренних органов. Диагностика – см. инвазивный аспергиллез. Лечение. Длительное применение противогрибковых препаратов. Показанием к хирургическому лечению служит высокий риск лёгочного кровотечения.
Аспергиллома (неинвазивный аспергиллез), или «грибной шар», представляет собой мицелий (грибницу) грибка Aspergillus, разрастающегося в полостях лёгких, образованных в результате туберкулёза, опухоли и других заболеваний. Аспергиллома может возникать в придаточных пазухах носа. Возбудитель — Aspergillus fumigatus, реже A.flavus. Туберкулёз является причиной образования полости при аспергилломе в 40-70% случаев; деструктивная пневмония — в 10-20%; буллёзная эмфизема — в 10-20%; бронхоэктазы — в 5-10%; опухоли — в 3-7% случаев. Вероятность развития аспергилломы в каверне размером 2 см составляет 15-20%. Обычно возникает в возрасте от 40 до 70 лет, чаще у мужчин. Изначально протекает бессимптомно, но по мере прогрессирования начинает беспокоить кашель, возникают кровохарканье, субфебрилитет. При вторичном бактериальном инфицировании поражённой грибами полости могут развиваться признаки острого воспаления. В большинстве случаев аспергиллома возникает в верхней доле правого лёгкого (50-75%), реже — в верхней доле левого лёгкого (20-30%). Приблизительно у 10% больных признаки аспергилломы проходят спонтанно, без лечения. У боль¬шинства больных в течение заболевания возникает эпизод кровохарканья, у 20% — лёгочное кровотечение. Осложнениями аспергилломы являются лёгочное кровотечение и инвазивный рост Aspergillus с развитием хронического некротизирующего аспергиллёза лёгких или специфического плеврита. Диагностика – см. инвазивный аспергиллез. Лечение проводят при развитии или высоком риске осложнений (повторное кровохарканье, лёгочное кровотечение и др.), при бессимптом¬ной аспергилломе показано наблюдение. Основным методом лечения является хирургическое удаление поражённого участка лёгкого.
Аллергический бронхолёгочный аспергиллёз характеризуется развитием реакции гиперчувствительности I типа при поражении дыхательных путей Aspergillus. Частота у больных бронхиальной астмой составляет 1-5%, у больных муковисцидозом — 5-14%. Возбудители — Aspergillus fumigatus, A. clavatus, реже — другие Aspergillus. Возникновению способствуют врождённая предрасположенность. Инвазивного поражения тканей лёгких не наблюдается. Заболевание обычно протекает хронически с периодическими обострениями бронхообструктивного синдрома и/или возникновением эозинофильных инфиль¬тратов. Основными признаками обострения являются приступы удушья, повы¬шение температуры тела, боли в грудной клетке и кашель с мокротой, содержа¬щей коричневые включения и слизистые пробки. При длительном течении формиру¬ются бронхоэктазы и фиброз лёгких, приводящие к дыхательной недостаточности.
- Инвазивный кандидоз
- Криптококкоз легких
- Зигомикоз лёгких
- Гиалогифомикозы
Инвазивный кандидоз лёгких (кандидозная пневмония) встречается относительно редко и составляет приблизительно 5-15% всех случаев инвазивного кандидоза. Он может быть первичным или вторичным, возникшим в результате гематогенной диссеминации Candida из другого очага. Развивается преимущественно у больных на фоне тяжелой патологии (хирургическое лечение желудочно-кишечного тракта, инфицированный панкреонекроз, длительное парентеральное питание, применение иммуносупрессоров, искусственная вентиляция лёгких, гемодиализ, повторные гемотрансфузии, сахарный диабет). Основными возбудителями кандидозной пневмонии являются С. albicans, С. tropicalis, С. parapsilosis, С. glabrata и др. Многие Candida являются обитателями организма человека и выявляются при посевах со слизистой оболочки полости рта и желудочно-кишечного тракта у 30-50% здоровых людей. Клинические признаки (повышение температуры тела, непродуктивный кашель, одышка и боль в груди) неспецифичны и не позволяют отличить кандидозную пневмонию от бактериальной или другого микоза легких. Основа диагностики — выявление Candida при гистологическом исследовании и/или посеве биоптата лёгкого. Лечение. Важным условием успешного лечения является идентификация возбу¬дителя. Вид Candida чётко коррелирует с чувствительностью к антимикотикам.
Частота криптококкоза в последние годы значительно увеличилась в связи с пандемией ВИЧ-инфекции. В подавляющем большинстве случаев возбудителем криптококкоза является Cryptococcus neoformans — распространен повсеместно (в почве, на растениях, в испражнениях птиц). Основные факторы риска — нарушения клеточного иммунитета, обусловленные СПИДом, лимфомой, хроническим лимфолейкозом, Т-клеточным лейкозом, а также длительным применением глюкокортикоидов и иммуносупрессоров. Риск развития криптококкоза определяется степенью выраженности иммунодефицита. Например, частота криптококкоза у больных СПИДом составляет до 30%. У иммунокомпетентных пациентов криптококкоз развивается редко. У женщин он возникает реже, чем у мужчин, у детей — реже, чем у взрослых. Заражение происходит ингаляционным путём. У больных СПИДом наиболее часто поражаются ЦНС, лёгкие, кожа, развиваются диссеминированные варианты инфекции с вовлечением костей, почек, надпочечников и т.д. Основными признаками являются лихорадка (81%), кашель (63%), одышка (50%), снижение массы тела (47%), редко — боли в грудной клетке и кровохарканье. Диагностика: см. инвазивный аспергиллез. При любой локализации криптококковой инфекции необходимо проведение люмбальной пункции (определение внутримозгового давления, микроскопия спинномозговой жидкости и посев на флору). Лечение. Выбор и продолжительность применения антимикотиков определяются состоянием больного и локализацией процесса
Возбудители — относящиеся к классу Zygomycetes низшие грибы. Зигомицеты распространены повсеместно, обита¬ют в почве, часто встречаются на пищевых продуктах и в гниющих растительных отходах. Возбудитель попадает в лёгкие при вдыхании спор. Факторы риска аналогичны как и при прочих микозах. Зигомикоз характеризуется чрезвычайно агрессивным течением с очень быстрым разрушением всех тканевых барьеров, поражением кровеносных сосудов, гематогенной диссеминацией с последующим развитием тромбозов, инфарктов и некрозов тканей. При зигомикозе возможно поражение любых органов, но наиболее часто поражаются придаточные пазухи носа (35-50% всех случаев), лёгкие (20-30%), кожа и подкожная клетчатка (10%), а также желудочно-кишечный тракт (5-10%). Зигомикоз лёгких обычно проявляется повышением температуры тела более 38 °С, не снижающейся на фоне лечения антибиотиками широкого спектра действия, кашлем, болями в груди, обильным кровохарканьем или лёгочным кровотечением.
Гиалогифомикозы — группа заболеваний, вызываемых грибами Fusarium spp., Acremonium spp., Paecilomyces spp., Scedosporium spp., Scopulariopsis brevicaulis и Trichoderma longibrachiatum. Возбудители распространены повсеместно, часто встречаются в почве, на раз¬личных растениях.
Fusarium считают вторыми по частоте возбудителями инвазивных микозов лёгких после Aspergillus. Кроме пневмонии гиалогифомицеты у иммунокомпетентных пациентов вызывают локальные поражения, у иммуноскомпрометированных — фунгемию (грибок в крови) и диссеминированные инфекции, которые характеризуются очень высокой летальностью. Неблагоприятный прогноз связан как с выраженностью иммуносупрессии у больных, так и с низкой чувствительностью гиалогифомицетов к большинству применяемых антимикотиков.
Гиалогифомикозы лёгких наиболее часто развиваются у больных гемобластозами или реципиентов трансплантатов костного мозга, значительно реже — у больных с распространёнными глубокими ожогами. Инфицирование обычно происходит ингаляционным путём. Одним из возможных источников возбудителя являются поражённые ногти при онихомикозе. Возбудители могут поражать артерии с последующим развитием тромбозов, инфарктов и гематогенной диссеминацией. Заболевание обычно начинается как пневмония или синусит, при прогрессировании развивается гематогенная диссеминация с поражением кожи, внутренних органов, костей и головного мозга. Клиническая картина заболевания определяется локализацией процесса; общим признаком является рефрактерная к антибиотикам лихорадка. У 55-70% больных развивается характерное поражение кожи и подкожной клетчатки: болезненные эритематозные папулы или подкожные узелки с последующим образованием очага некроза в центре.
Диагностика: см. инвазивный аспергиллез.
Лечение. Возбудители гиалогифомикозов характеризуются низкой чувствительностью и даже резистентностью к антимикотикам
Диагностика пневмонии у кошек
Для того чтобы выставить диагноз пневмония и начать лечение кошки, нужно обратиться не просто к ветеринарному врачу, а в клинику, причем в оборудованную лабораторией. Этому есть вполне логическое объяснение, ведь для постановки диагноза, выявления формы и лечения требуется не только информация, полученная от владельца питомца, но и тщательное обследование. К примеру, эозинофильная пневмония выявляется при обнаружении большого количества эозинофилов в кровеносной жидкости. В таком случае лечение должно иметь упор на лечение не пневмонии, а паразитов в организме. В целом, при обращении в ветеринарную клинику с симптомами пневмонии у кошки, обязательно должно проводиться:
• изучение анамнеза; • осмотр кошки; • рентгеноскопия; • микроскопия слизи; • сбор сведений об эпизоотологической обстановке участка, населенного пункта.
Диагностика
Для выявления заболевания доктор осматривает питомца, расспрашивает жалобы у хозяев. Чтобы выявить пневмонию, проводится физикальное обследование, выдается направление в лабораторию и в кабинет инструментальной диагностики.
Животному назначается:
- аускультация – выслушивание легких;
- сдача анализов крови;
- рентгенография или УЗИ.
По результатам обследования выставляется точный диагноз, с указанием вида пневмонии и распространенности патологического процесса. Далее доктор принимает решение о госпитализации или назначении амбулаторного лечения.
Лечение пневмонии
Лечение назначается врачом-ветеринаром в зависимости от формы протекания заболевания и имеющихся симптомов. В качестве комплексной терапии рекомендуется:
• сбалансировать питание кошки; • обеспечить животное необходимыми витаминами и микроэлементами; • применение тепла на грудную клетку; • антибиотики, сульфаниламидные препараты; • УВЧ; • индукотерапия; • лакто- и аутогемотерапия; • иммуноглобулины; • салициловые препараты; • мочегонные; • отхаркивающие препараты; • блокады.
Профилактика воспаления легких, благоприятные условия после госпитализации
Если диагноз пневмонии подтвердится, скорее все ваш питомец будет госпитализирован на несколько дней. Лечение включает в себя прием антибиотиков, пенициллин или амоксициллин, а также мочегонных средств для удаления скопившейся жидкости в дыхательных путях.
После выписки, подготовьте кошке светлое, проветриваемое помещение. Еду и воду всегда подогревайте до теплого состояния. Правильная диета, богатая витаминами и минералами – залог здоровья! Доводите еду до жидкой кашицы, так кошке будет удобнее кушать. Если «пушистый» отказывается есть, попробуйте его любимую консервированную пищу.
Держите кота в тепле, изолируя его от других домашних животных, чтобы лишний раз не нервировать любимца. Сделайте всё, чтобы он получил как можно больше отдыха и сна.
Регулярно посещайте ветеринарную клинику для профилактического осмотра, консультируйтесь с врачом и проводите ревакцинацию.
Записаться на лечение пневмонии
БЕЛАЯ МЕДВЕДИЦА
Ветеринарная клиника в Нижнем Новгороде «Белая Медведица» предоставляет все виды услуг кошкам и собакам. Проводит любые обследования и анализы в своей собственной ветлаборатории, в клинике работает ветеринарная скорая помощь для животных и круглосуточный вызов ветеринара на дом.
Соглашение об обработке персональных данных
Публичная оферта
МЕНЮ САЙТА
- О клинике
- Прайс-лист на услуги ветеринарной клиники
- Лечение
- Услуги
- Прайс-лист на услуги ветеринарной клиники
- Ветаптека
- Контакты
- Карта сайта
КОНТАКТЫ
- Нижний Новгород ул. Вятская д.7
- 8 (831) 437-25-27
- [email protected]
Какие опасности для кошек при заболевании пневмонией
Пневмония представляет собой не локализованный воспалительный процесс, а заболевание всего организма в целом. В результате появившегося воспаления отмечаются различные последствия:
• гиперемия и отек легких; • кровоизлияния; • пролиферация; • ателектаз; • экссудация; • отравление организма токсинами; • некроз; • уменьшение дыхательной поверхности легких; • усиление дыхательных движений; • снижение потребления кислорода; • уменьшение газообмена в организме; • нарушение белкового, жирового, углеводного и витаминно-минерального обмена; • развитие сердечно-сосудистой недостаточности.
В ЖКТ
Klebsiella образует колонии в кишечнике после рождения человеке в первую неделю жизни. Это нормально, лечение не требуется. Стандартно в 1 г кала выделяется около 105 бактерии. Этот показатель повышается при нарушении или болезнях, инфицировании ЖКТ. Прием антибиотиков ведет к подавлению патогенной флоры и нормальной, нужной человеку. Активно размножаются сапрофиты с патогенным действием. Клабсиелез в кишечнике появляется в результате:
- заражения от носителей;
- дисбактериоза.
У пациента прогрессирует гастродуоденит, гастрит, кишечная инфекция с резким началом и выраженными симптомами. Длительность тяжелого состояния – до 5 дней.
Часто Klebsiella становится причиной внутрибольничных инфекций, когда происходит массовое заражение стойкими к антибиотикам штаммами всех пациентов, персонала. Сильное поражение отмечается при слабом иммунитете, курсах химиотерапии.
Описываемая бактерия пневмонии вызывает поражения мочеполовых путей, т.к. для них всегда остается патогенной флорой. Она часто поражает влагалищную среду, особенно если пройдет курс антибиотикотерапии, нарушивший нормальную микрофлору.
Отдельного внимания заслуживает клебсиелла риносклеромы, она же – палочка Фриша-Волковича. Она влечет развитие склеромы как инфекционной болезни, охватывающей дыхательные верхние пути и слизистую носа, бронхов. Появляются инфильтраты с последующим рубцеванием.
Что касается клебсиеллы озены, она обнаруживается у 80% пациентов с диагностированной озеной, так называется зловонный насморк. Болезнь сопровождается атрофией костных стенок и слизистой в носу, из-за чего появляется секрет, при засыхании дающий зловонные корки. Такая бактерия ведет к хроническому поражению:
- дыхательной системы;
- трахеи;
- гортани;
- глотки.
Профилактические меры
Для профилактики пневмонии у кошек рекомендуется предохранять питомцев от следующих неблагоприятных факторов:
• сырость; • дым; • пыль; • сквозняки; • анилиновые краски; • воздействие вредных паров кислот и щелочей.
Помимо этого стоит обратить внимание на ряд действий, которые крайне необходимо соблюдать, чтобы сохранить здоровье животного как можно дольше и в лучшем виде.
- Своевременно должна проводиться вакцинация животного от вирусов, способных вызвать пневмонию как первично, так и вторично. Специалисты считают, что вакцинирование нужно делать не только тем кошкам, которые имеют доступ к улице, но и домашним питомцам.
- После контакта с другими животными, человек, по приходу домой должен обязательно мыть руки и менять одежду, прежде чем приласкать домашнего питомца. Нередко вирус может передаваться воздушно-капельным путем.
- Помещение, в котором проживает животное должно регулярно подвергаться уборке, причем со специальными дезинфицирующими средствами. Это исключит образование и распространение бактерий и грибка.
Внимание: написанное выше служит исключительно познавательным целям, не является профессиональным медицинским советом и научным материалом.